พบบ่อยในเด็กอายุ 2-6 ปี อาจพบมีการระบาดตามหมู่บ้านหรือโรงเรียน พบเป็นกันมากในฤดูฝน ปัจจุบันเด็กๆ ได้รับวัคซีนป้องกันอย่างถูกต้องและทั่วถึงจึงพบโรคนี้ได้ค่อนข้างน้อย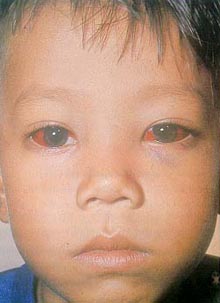
สาเหตุ
เกิดจากเชื้อแบคทีเรียชื่อ บอร์เดเทลลาเพอร์ทัสซิส (Bordetella pertussis) เชื้อจะอยู่ในน้ำมูกน้ำลาย และเสมหะผู้ป่วย ติดต่อได้ทางเดินหายใจจากการสูดเอาเชื้อจากการแขวนลอยในอากาศของน้ำมูก น้ำลาย เสมหะที่ผู้ป่วยไอหรือจาม หรือจากการสัมผัสและใช้สิ่งของเครื่องใช้ร่วมกับผู้ป่วย ระยะฟักตัวของโรคอยู่ที่ 6-20 วัน แต่ที่พบได้ส่วนใหญ่ประมาณ 7-10 วัน
อาการ มี 3 ระยะ คือ
1. ระยะเป็นหวัด มีไข้ต่ำ น้ำมูกไหล จาม ไอ ระยะนี้ใช้เวลาประมาณ 7-14 วัน เมื่อเข้าสู่ระยะที่สองอาการไอจะเพิ่มขึ้นเรื่อยๆ
2. ระยะไอรุนแรง ไอติดต่อกันนานๆ จนตัวงอหายใจแทบไม่ทัน เมื่อหยุดและหายใจเข้ายาวๆ จะเกิดเสียงดังวู้บ(ทารกต่ำกว่า 6 เดือนจะไม่มีอาการดังกล่าวนี้) มีเสมหะออกมาด้วยเสมอเมื่ออาเจียน หากมีอาการไอรุนแรง หน้าจะเขียว ตาโปนแดง หลอดเลือดที่คอโป่ง บางรายอาจเกิดอาการหลอดเลือดฝอยใต้เยื่อบุตาแตกทำให้ตาขาวเป็นปื้นสีแดง หรือพบการช้ำ บวม ห้อเลือดที่หนังตาด้วย
อาจมีอาการชักเกร็งในเด็กเล็ก และหยุดหายใจตัวเขียวเนื่องจากขาดเลือดไปเลี้ยงสมอง
อาการไอมักเป็นมากตอนกลางคืน หรือเมื่ออากาศเย็น ดื่มน้ำเย็นจัด ได้รับควันบุหรี่ หรือฝุ่นละออง
ระยะนี้ใช้เวลานานประมาณ 1 เดือน จะมีอาการมากในช่วง 2 สัปดาห์แรก ส่วนใหญ่มักจะมาพบแพทย์ในระยะนี้ โรคนี้ส่วนใหญ่จะไม่มีไข้ เว้นแต่รายที่มีโรคปอดอักเสบแทรกซ้อน
3. ระยะพักฟื้น อาการไอจะลดลงในระยะนี้ กินอาหารได้มาก น้ำหนักตัวมากขั้น แต่ถ้าเกิดโรคแทรกซ้อนเช่น หลอดลมอักเสบหรือปอดอักเสบก็อาจไอติดต่อกันได้นานถึง 3 เดือน
สิ่งตรวจพบ
อาการคล้ายไข้หวัด ส่วนมากไม่มีไข้ คอไม่แดง เสียงปอดปกติ เว้นแต่ในรายที่มีโรคปอดอักเสบ หลอดลมอักเสบแทรกซ้อน ใช้เครื่องฟังตรวจปอดจะได้ยินเสียงกรอบแกรบ หรือเสียงอึ๊ด อาจพบมีหนังตาบวมช้ำ ปื้นแดงที่ตาขาว ไอติดต่อกันครั้งละนานๆ เป็นชุด ซึ่งเป็นลักษณะเฉพาะของโรคนี้
ภาวะแทรกซ้อน
ปอดอักเสบเป็นภาวะแทรกซ้อนที่สำคัญของโรคนี้ เมื่อถูกเชื้อแบคทีเรียตัวอื่นเข้าแทรกซ้อน ซึ่งเป็นสาเหตุการตายที่สำคัญในผู้ป่วยเด็กอายุต่ำกว่า 3 ปี
ทำให้เกิดชัก เกร็ง หยุดหายใจ อาจถึงตายได้เนื่องจากสมองขาดออกซิเจนในขณะที่ไอติดต่อกันนานๆ มักพบในเด็กต่ำกว่า 2 ปี
อาจพบปอดแฟบ หูชั้นกลางอักเสบ หลอดลมอักเสบ
รายที่มีอาการไอรุนแรงจะมีเลือกที่ใต้ตาขาวเป็นปื้นแดง ขอบตาเขียวช้ำ บางครั้งอาจมีเลือดออกในสมองหรือในลูกตาแต่พบไม่มากนัก
อาจทำให้โรคไส้เลื่อน สะดือจุ่น โรคหัวใจ กำเริบจนถึงขั้นอันตรายได้
ในบางรายมีอาการไอรุนแรงจนกลั้นปัสสาวะไม่อยู่ หมอนรองกระดูกเคลื่อน กระดูกซี่โครงหัก
ผู้ที่มีเชื้อวัณโรคซ่อนเร้นอยู่จะมีวัณโรคกำเริบ เนื่องจากโรคนี้ทำให้ภูมิคุ้มกันลดลง
การรักษา
1. อยู่ในที่อากาศถ่ายเทได้สะดวก ดื่มน้ำอุ่นมากๆ เพื่อละลายเสมหะ
กินอาหารที่ละน้อยแต่บ่อยครั้งเพื่อลดการอาเจียน ถ้าอาเจียนมากควรให้น้ำเกลือ และให้อาหารทีละน้อยทดแทนหลังอาเจียน น้ำเกลือที่สามารถผสมเองได้มีส่วนผสมดังนี้ น้ำสุก 1 ขวดแม่โขงกลม+น้ำตาลทราย 2 ช้อนโต๊ะ+เกลือแกง ½ ช้อนชา
การให้ยาเพื่อระงับอาการไอมักจะไม่ได้ผล ควรใช้ยาฟีโนบาร์บิทาล วันละ 2 ครั้ง เช้าและก่อนนอน เพื่อให้พักผ่อนได้มากขึ้น สำหรับเด็กมากกว่า 1 ปี ให้ใช้น้ำมะนาว 1 ช้อนโต๊ะ ผสมน้ำผึ้ง 4 ช้อนโต๊ะ จิบบ่อยๆ
ยาปฏิชีวนะ ควรให้ในระยะเริ่มมีอาการไม่เกิน 1 สัปดาห์ หรือยังไม่มีอาการแต่อยู่ใกล้ชิดกับผู้ป่วย จะลดความรุนแรงจากภาวะแทรกซ้อนได้ แต่ระยะเวลาของโรคยังคงเท่าเดิม ยาที่ใช้คือ อีริโทรไมซิน ขนาด 50 มก./กก./วัน วันละ 4 ครั้ง หลังอาหารและก่อนนอน ให้นาน 14 วัน ยาปฏิชีวนะชนิดอื่นที่ใช้ได้เช่นกัน คือ โคไตรม็อกซาโซล ไรแฟมพิซิน อะซิโทรไมซิน คลาริโทรไมซิน เป็นต้น
การให้ยาปฏิชีวนะมักไม่ได้ผลหากมีอาการแสดงนานเกิน 1-2 สัปดาห์ เว้นแต่ในรายที่มีปอดอักเสบหรือหลอดลมอักเสบแทรกซ้อน อาการเลือกออกที่ตาขาวจะค่อยๆ จางหายไปเองโดยไม่ต้องทำอะไร
2. ให้เพิ่มยาปฏิชีวนะเช่น เพนิซิลลินวี อะม็อกซีซิลลิน หรืออีริโทรไมซิน และรักษาเช่นเดียวกับปอดอักเสบ หลอดลมอักเสบ หูอักเสบสำหรับในรายที่มีอาการปอดอักเสบ หลอดลมอักเสบร่วมด้วย
3. ถ้ามีการชักเกร็ง ตัวเขียว หยุดหายใจในทารก ให้ทำการผายปอดโดยการเป่าปาก ใช้ลูกยางดูดเสมหะออก แล้วรีบนำส่งแพทย์ผู้เชี่ยวชาญ
4. ควรรีบนำส่งโรงพยาบาลหากมีอาการหอบมากและขาดน้ำรุนแรง
5. เด็กอายุต่ำกว่า 3 เดือนที่เป็นโรคนี้ ควรอยู่ในความดูแลของแพทย์อย่างใกล้ชิดจนกว่าจะปลอดภัย
6. หากไอเรื้อรังและน้ำหนักลดลง อาจมีการกำเริบของวัณโรค ควรไปพบแพทย์โดยเร็ว
ข้อแนะนำ
1. มักดูจากลักษณะอาการของโรคเป็นหลักในการวินิจฉัยโรคไอกรน หากต้องการตรวจหาระดับสารภูมิต้านทานให้แน่ชัด ควรตรวจเพิ่มเติมพิเศษทางน้ำเหลือง หรือตรวจหาเชื้อบริเวณคอหอย
2. โรคนี้มักจะไอเรื้อรังเป็นเดือน แล้วค่อยหายไปเอง บางรายเป็นนานถึง 3 เดือน หรืออาจจะมีอาการน้อยกว่านี้ และไอน้อยกว่า 3 เดือน หากมารับการรักษาตั้งแต่เริ่มแรก มักมีโรคแทรกซ้อนที่ร้ายแรงหากโรคนี้เกิดในเด็กอายุต่ำกว่า 2 ปี
3. ควรแยกผู้ป่วยนาน 5 วัน นับจากเริ่มใช้ยาปฏิชีวนะ
4. การป้องกันการแพร่กระจายสู่ผู้อื่นให้ปฏิบัติตัวเหมือนไข้หวัด โดยเฉพาะเด็กอายุต่ำกว่า 2 ปี ที่ไม่เคยได้รับวัคซีนป้องกัน
การป้องกัน
1. ป้องกันโดยการฉีดวัคซีนรวม คอตีบ บาดทะยัก และไอกรน(DTP) ตั้งแต่อายุ 2 เดือน
2. ผู้สัมผัสโรคที่ไม่เคยฉีดวัคซีนมาก่อน ก็ควรฉีดตามปกติ หากฉีดมาแล้ว 3 ครั้งให้ฉีดกระตุ้นอีกครั้งยกเว้นฉีดเข็มสุดท้ายมาภายใน 6 เดือน ถ้าฉีดมาแล้ว 4 ครั้งให้ฉีดกระตุ้นอีกครั้งยกเว้นฉีดเข็มสุดท้ายมาภายใน 3 ปีหรืออายุเกิน 6 ปี และควรให้กินยาอีริโทรไมซินขนาดเดียวกับที่ใช้รักษานาน 14 วัน