การให้ยาเพื่อป้องกันการติดเชื้อ หมายถึงการให้ยาเพื่อทำลายเชื้อก่อนที่จะรวมตัว จับกลุ่ม (colonization) จนก่อให้เกิดภาวะติดเชื้อที่บริเวณผ่าตัด หรือภายในร่างกายส่วนอื่นได้ มิใช่การให้ยาเพื่อรักษาเมื่อเกิดภาวะติดเชื้อแล้ว
การผ่าตัดเปิดเข้าทรวงอกและผ่าตัดอวัยวะทรวงอกนั้น มักต้องใช้เวลานาน เสี่ยงต่อการติดเชื้อ แม้ว่าการให้ยาต้านจุลชีพเพื่อป้องกัน สามารถช่วยลดอัตราการติดเชื้อภายหลังผ่าตัดได้ก็ตาม ศัลยแพทย์ยังต้องสำนึกว่า การใช้ยาต้านจุลชีพเพื่อป้องกันการติดเชื้อนั้น เป็นเพียงวิธีการหนึ่งที่มีความจำกัดในตัวและมีบทบาทเพียงช่วยเสริมในการป้องกันการติดเชื้อ ภายหลังการผ่าตัดเท่านั้น การใช้ยามิได้เป็นการทดแทนหลักการมาตรฐานทางศัลยกรรม คือ การเตรียมผู้ป่วยก่อนการผ่าตัด การระมัดระวังเทคนิคเกี่ยวกับการทำให้ปราศจากเชื้อในห้องผ่าตัด และในส่วนของร่างกายที่จะทำการผ่าตัดอย่างเคร่งครัด, ทำการผ่าตัดด้วยความนุ่มนวลรวดเร็วตามสมควร, การระวังไม่ทำให้เกิดการชอกชํ้า หรือก่อให้เกิดการขาดเลือดของเนื้อเยื่อหรืออวัยวะที่ทำการผ่าตัดโดยไม่จำเป็น
ผลจากการศึกษาในสัตว์ทดลอง โดยฉีดเชื้อแบคทีเรียก่อโรคเข้าไปก่อนทำผ่าตัด ปรากฏว่าถ้าให้ยาต้านจุลชีพก่อนลงมือทำการผ่าตัด ให้ความเข้มข้นของยาในเนื้อเยื่อเพียงพอ เมื่อเวลาทำการผ่าตัด จะสามารถป้องกันการติดเชื้อได้ อัตราการติดเชื้อจะเพิ่มสูงขึ้นถ้าให้ยาช้ากว่านี้ และถ้าเริ่มให้ยาภายหลังเริ่มการผ่าตัด 4 ชั่วโมงขึ้นไป การให้ยาป้องกันตามวิธีดังกล่าวนี้จะไม่ได้ประโยชน์ เพราะอัตราการติดเชื้อที่เกิดขึ้นภายหลังการผ่าตัด เท่ากับการไม่ได้ให้ยาต้านจุลชีพเลย
จากการศึกษาในผู้ป่วยที่ได้รับการผ่าตัดทางทรวงอก เกี่ยวกับปอดและหลอดอาหาร ในผู้ป่วยบาดเจ็บที่ทรวงอก (penetrating chest trauma) และผู้ที่ได้รับการผ่าตัดหัวใจ พบว่าการให้ยาต้านจุลชีพก่อนการผ่าตัดช่วยลดอัตราการติดเชื้อภายหลังการผ่าตัดได้มาก
ข้อบ่งชี้ในการให้ยาเพื่อป้องกันการติดเชื้อในศัลยกรรมทรวงอก
1. เมื่อโรคหรือภาวะที่จะทำการผ่าตัดรักษานั้นอยู่ในสภาพติดเชื้อ หรือมี structural damage (contaminated หรือ dirty) คือการผ่าตัดมีโอกาสทำให้เกิด contamination ขึ้นในช่องเยื่อหุ้มปอด และแผลผ่าตัดที่ผนังอก ได้แก่กลุ่มโรคที่มีการอักเสบเป็นหนองเนื้อเยื่อหรืออวัยวะเน่า เปื่อย เช่น lung abscess, bronchiectasis, empyema, infective destroyed lung, infected lung cyst, pyopericardium, tuberculosis, bronchogenic carcinoma ที่มี post-obstructive pneumonitis หรือ necrosis เป็น malignant abscess
2. โรคหรือภาวะที่เกิดขึ้นและจะต้องทำการผ่าตัดนั้นก่อให้เกิดการปนเปื้อนแล้ว (clean contaminated หรอ contaminated) เช่น spontaneous pneumothorax, spontaneous haemopneumothorax, broncho-pleural fistula, penetrating chest trauma, oesophageal perforation
3. การผ่าตัดทำให้เกิดการปนเปื้อน (clean contaminated) ได้แก่การผ่าตัดที่จะต้องตัดผ่านเข้าในหลอดลม หลอดอาหาร ซึ่งปกติก็มี bacterial flora อยู่แล้ว บางรายผลแห่งการอุดตันของอวัยวะดังกล่าวที่เกิดจากโรค เช่น มะเร็งหลอดอาหาร มะเร็งปอด เป็นเหตุช่วยให้เกิดความสกปรกเกิดการติดเชื้อได้ง่ายขึ้น
4. การผ่าตัดที่ต้องใช้ prosthesis เช่นในการ repair chest wall defect การใช้ prosthesis ในการผ่าตัดหัวใจและหลอดเลือด
5. การผ่าตัดที่มีวิธีการซับซ้อนและกินเวลานาน เช่นในศัลยกรรมหลอดเลือดและหัวใจชนิด open-heart surgery มีความเสี่ยงที่จะเกิดการติดเชื้อ เนื่องจากต้องใช้เครื่องหัวใจ- ปอดเทียม ต้องหมุนเวียนเลือดของผู้ป่วยผ่านท่อเข้าเครื่องหัวใจปอดเทียม และนำกลับเข้าสู่ผู้ป่วยอีก บางรายต้องใส่ prosthesis เช่น ลิ้นหัวใจเทียม หรือแผ่นผนังหัวใจเทียมเพื่อแก้ไขความพิการของหัวใจ บางรายต้องรับการผ่าตัดขณะที่มีการติดเชื้อเรื้อรังอยู่แล้ว, ภายหลังผ่าตัดต้องใส่ arterial หรือ venous canula, สวนคาสายปัสสาวะ บางรายต้องใส่ท่อช่วยหายใจ หรือเจาะคอ หรือใส่เครื่องช่วยหายใจภายหลังการผ่าตัด ฯลฯ ซึ่งเป็นการเสี่ยงต่อการเกิดการติดเชื้อเป็นอย่างมาก
6. เมื่อผู้ป่วยมีโรคหรือภาวะเดิมทำให้ภูมิต้านทานของร่างกายตํ่าลง (compromised factor) เช่นเมื่อมีโรคหลอดลมอักเสบเรื้อรัง, เบาหวาน, หรือได้รับการรักษามะเร็งด้วยยา หรือรับรังสีรักษามาก่อน อาจอยู่ในสภาพ neutropenia, thrombocytopenia, ขาดอาหาร, ก้อน
มะเร็งอาจจะอุด tracheo-bronchial tree, อาจทำให้ขาดเลือดเลี้ยงทำให้เน่าเกิด secondary infection, หรือ erosion ของหลอดเลือดมีเลือดออกเป็นจุดนำให้เกิดการติดเชื้อได้ง่าย ส่วนใหญ่เชื้อที่เป็นเหตุมักได้แก่ gram-negative bacillus เช่น Klebsiella, E. coll, Pseudomonas aeruginosa, anaerobe และ Staphylococcus
การเลือกใช้ยาเพื่อป้องกันการติดเชื้อในศัลยกรรมทรวงอก
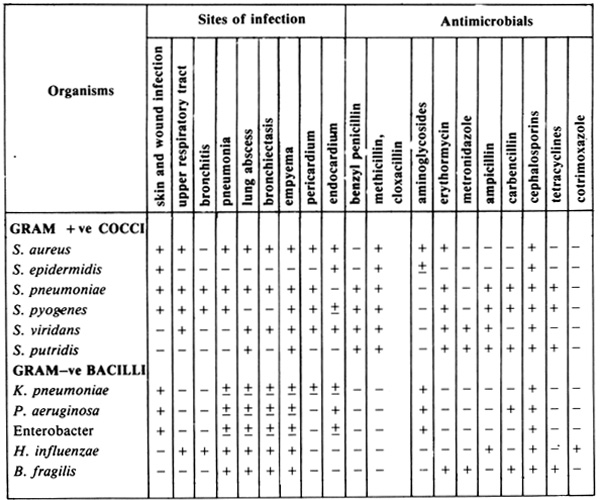
มีผู้ป่วยเพียงส่วนหนึ่งที่โรคที่จะทำการผ่าตัดรักษานั้น อยู่ในภาวะติดเชื้ออยู่แล้ว แต่อยู่เฉพาะที่จึงอาจศึกษาหาเชื้อที่มีอยู่ และทดสอบหายาที่เหมาะสมได้, แต่ผู้ป่วยอีกส่วนหนึ่ง ยังไม่ทราบชนิดของเชื้อที่จะเป็นสาเหตุโดยตรงได้ เพราะยังไม่ปรากฏการติดเชื้อนั้น ก็อาจหายาที่เหมาะสมได้ด้วยการคาดคะเนตามหลักทางวิชาการ (ตารางที่ 11.1)
ตารางที่ 11.1 : Possible causing organisms and appropriate antibiotics
ปัจจัยที่ช่วยในการเลือกยา
1. ถ้ามีโรคติดเชื้อเป็นเรื้อรังอยู่และหรือไอมีเสมหะ ให้ส่งเสมหะตรวจหาเชื้อและทดสอบความไวของเชื้อเพื่อหายาที่เหมาะสมให้ก่อนการผ่าตัด
2. ศึกษาจากสถิติถึงความเป็นไปได้ของเชื้อที่จะเป็นตัวก่อโรค และทำให้เกิดภาวะติดเชื้อในโรคนั้นๆ ได้
3. ศึกษาถึงเชื้อที่เป็น normal flora และอาจก่อให้เกิดการติดเชื้อได้ เช่น ในช่องปาก คอ หรือในทางเดินหายใจ
4. เลือกยาที่ได้ศึกษาจากสถิติแล้วว่าสามารถใช้รักษา หรือทำลายเชื้อเหล่านั้นได้
กลุ่มเชื้อที่เกี่ยวข้องและอาจทำให้เกิดการติดเชื้อในศัลยกรรมทรวงอก
เชื้อที่เป็นสาเหตุของการติดเชื้อทางศัลยกรรมทรวงอกมีไม่มากนัก อาจแยกได้ตามกลุ่มดังนี้
1. Gram positive coccus
ได้แก่ Staphylococcus aureus ซึ่งส่วนหนึ่งติดจากภายในโรงพยาบาลเอง ซึ่งมักดื้อต่อเพนิซิลลิน และกลุ่ม Streptococcus เช่น S. pneumoniae, S. pyogenes และ S. viridans
2. Gram negative bacillus
ได้แก่ Klebsiella pneumoniae, Pseudomonas aerginosa, Enterobacter, Haemophilus influenzae
3. Anaerobe
พบไม่บ่อยนัก มักจะเป็น mixed infection ใน lung abscess, bronchiectasis และ empyema
ยาต้านจุลชีพที่ใช้บ่อย
ยาที่ได้ผลต่อ Gram -positive coccus
Benzyl penicillin ได้ผลต่อเชื้อกลุ่ม Gram-positive coccus ทั้ง Streptococcus และ Staphylococcus ที่ไวต่อยานี้ ส่วน penicillinase producing staphylococcus ต้องใช้ penicillinase- resistant penicillin เช่น methicillin, oxacillin, cloxacillin, dicloxacillin หรือ first generation cephalosporins
ยาที่ได้ผลต่อ Gram-negative bacillus
ยาที่ใช้ได้ผลต่อเชื้อกลุ่ม Gram-negative bacillus ได้แก่พวก aminoglycoside เช่น kanamycin, gentamicin, tobramycin, amikacin, second และ third generation cephalosporin; Gram-negative bacillus ซึ่งเป็นสาเหตุการติดเชื้อของทางเดินอากาศหายใจและปอดที่พบบ่อย เช่น Haemophilus influenzae มักรักษาได้ผลดีด้วย ampicillin, co-trimoxazole
ยาที่ได้ผลต่อ anaerobe
เช่น Bacteroides, Diphteroides, microaerophilic streptococcus ควรให้ยาเฉพาะเชื้อ เช่น benzyl penicillin ขนาดสูง, metronidazole, chloramphenicol, clindamycin เป็นต้น
แนวการเลือกใช้ยาตามกลไกการออกฤทธิ์ และ spectrum
ภูมิคุ้มกันโดยธรรมชาติของร่างกาย มีส่วนสำคัญในการช่วยทำลายเชื้ออยู่แล้ว จึงไม่จำเป็นต้องใช้ยาประเภท bactericidal เสมอไป นอกจากในผู้ป่วยบางกลุ่ม เช่น endocarditis, ในผู้ป่วย immunocompromised, ตามหลักทั่วไปควรพยายามหายากลุ่มที่มีฤทธิ์แคบที่มีฤทธิ์เฉพาะต่อเชื้อที่เป็นเหตุ ไม่ควรใช้ยากลุ่มที่มีฤทธิ์กว้างโดยไม่จำเป็น เพื่อจะได้หลีกเลี่ยงการทำลาย normal flora และหลีกเลี่ยงการดื้อยาภายหลัง
การติดเชื้อที่พบบ่อย เชื้อที่เป็นสาเหตุที่สำคัญ และยาต้านจุลชีพที่เหมาะสมแสดงไว้ ในตารางที่ 11.2 และ 11.3 ขนาดและวิธีการให้ยาแสดงไว้ในตารางที่ 11.4
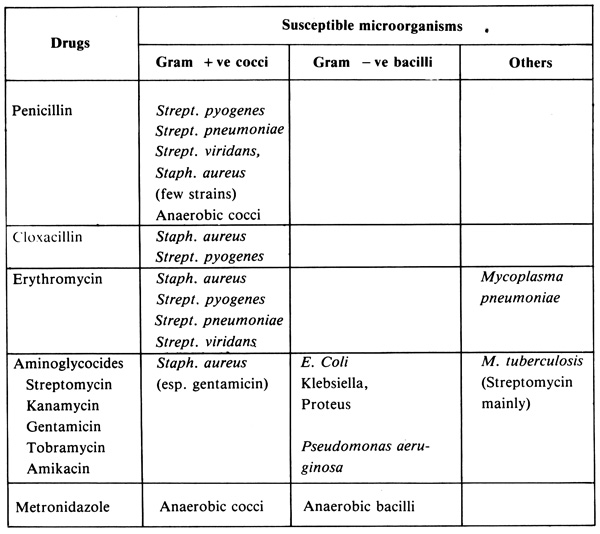
ตารางที่ 11.2 ตัวอย่างยาต้านจุลชีพฤทธิ์แคบที่ใช้บ่อยและเชื้อที่ไวต่อยา
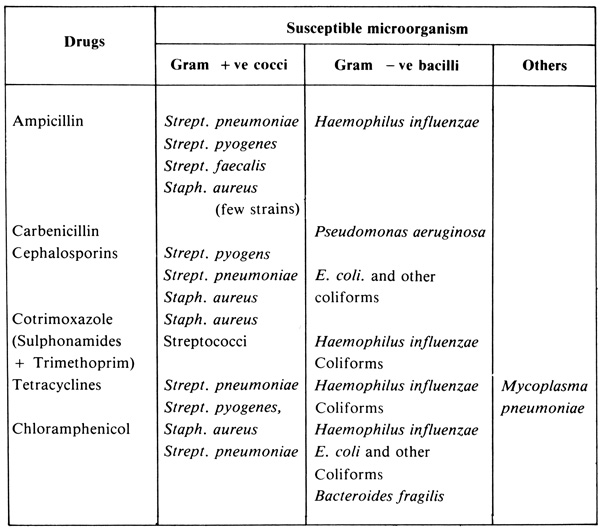
ตารางที 11.3 ยาต้านจุลชีพฤทธิ์กว้างที่ใช้บ่อย และเชื้อที่ไวต่อยา
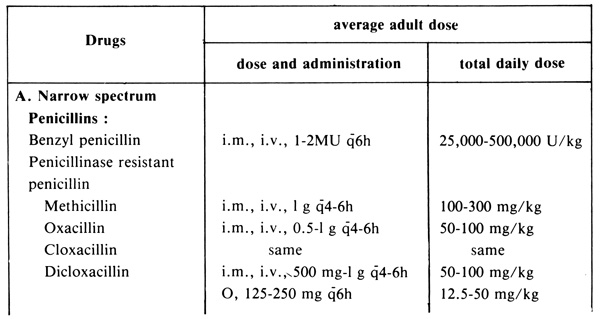
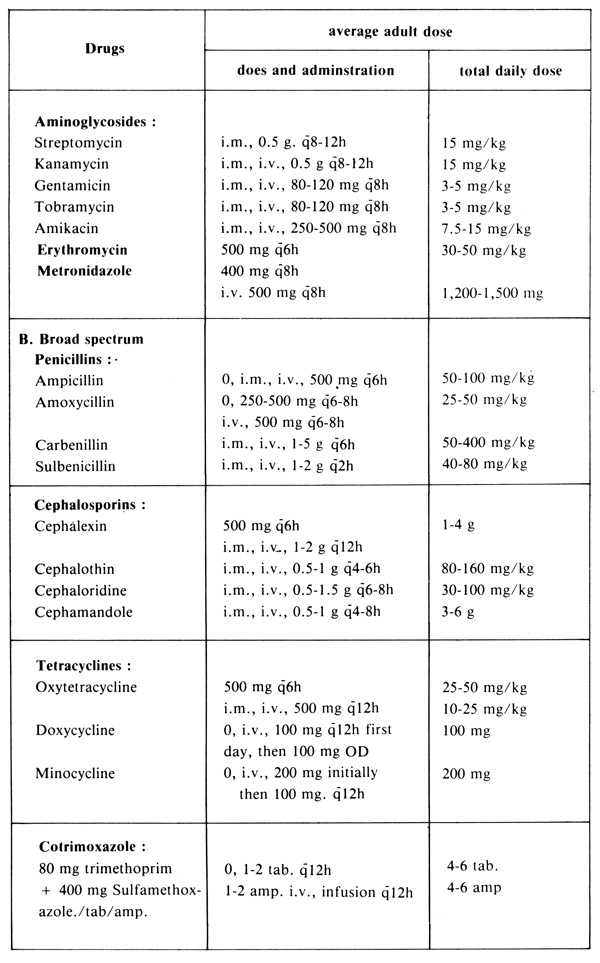
ตารางที่ 11.4 ยาต้านจุลชีพที่ใช้บ่อย แบ่งตาม spectrum และขนาดใช้เฉลี่ยสำหรับผู้ใหญ่
หลักการให้ยาเพื่อป้องกันการติดเชื้อ
1. เวลาเริ่มให้ยา
ต้องเริ่มให้ก่อนการผ่าตัดเป็นเวลานานพอสมควรที่จะให้มีระดับของยาในเนื้อเยื่อ ที่ทำการผ่าตัดสูงพอ พอเหมาะกับเวลาที่คาดว่าจะเกิด bacteremia อันเป็นผลจากการผ่าตัด ถ้าให้ล่วงหน้านานเกินไป ก็อาจทำให้เกิดเชื้อชนิดดื้อยาเสียก่อน และก่อให้เกิดภาวะติดเชื้อภายหลังได้ ถ้าให้ช้าเกินไป เช่น ภายหลังการผ่าตัด หรือภายหลังเริ่มการผ่าตัด 4 ชั่วโมงขึ้นไปก็มักจะไม่เกิดประโยชน์ในทางป้องกันการติดเชื้อ เป็นการเปลืองเงินโดยไม่ได้ประโยชน์ ในทางป้องกันการติดเชื้อ ระยะเวลาที่นิยมให้ก่อนการผ่าตัดประมาณ 1-4 ชั่วโมง ทั้งนี้ขึ้นอยู่กับชนิดของยาด้วย เช่น penicillins ภายใน 1 ชั่วโมง cephalosporin ภายใน 2 ชั่วโมง erythromycin หรือ clindamycin ภายใน 5 ชั่วโมง
ในการผ่าตัดที่ต้องใช้เวลานาน อาจให้ระหว่างผ่าตัดด้วยทุก 3-4 ชั่วโมง
2. ระยะเวลาที่ให้ยา
การให้ยาเพื่อป้องกันการติดเชื้อไม่จำเป็นต้องให้นาน จะหยุดยาได้เมื่อใด มีเกณฑ์ถือปฏิบัติตามหลักการทางจุลชีววิทยา และความสลับซับซ้อนของการผ่าตัด
1. ต้องการยาภายหลัง bacteremia เพียง 24-48 ชั่วโมง
2. เมื่อนำสายทางระบายทรวงอกออกแล้ว ซึ่งมักจะไม่เกิน 72 ชั่วโมง
ในศัลยกรรมหัวใจตามผลสรุปรวมการศึกษาจากสถาบันต่างๆ ที่ทำศัลยกรรมเปิดเข้าหัวใจ ของ Faden ปรากฏว่า ร้อยละ 95 ให้นานไม่เกิน 5 วัน การให้ยาอยู่นานจะไม่เกิดประโยชน์ และจะเพิ่มความเสี่ยงต่อการติดเชื้อที่ดื้อยาต่อไป
3. ขนาดของยา ให้ในขนาดปกติ ไม่ควรลดขนาดลง
4. ชนิดของยา ถ้าเคยได้รับยาอย่างหนึ่ง ควรเลือกให้ยาชนิดอื่น
การใช้ยาต้านจุลชีพเฉพาะที่ จุดมุ่งหมายเพื่อหวังผลของยาเฉพาะส่วนนั้นๆ ของร่างกาย มิได้คำนึงถึงผลของยาในกระแสเลือด หรือในเนื้อเยื่อ มักจะมีความเห็นแตกต่างกันอยู่ว่าจะเกิดประโยชน์สมความมุ่งหมายหรือไม่ การจะได้ประโยชน์เกี่ยวกับการป้องกันการติดเชื้อภายหลังการผ่าตัด น่าจะขึ้นกับระดับยาในเลือดและในเนื้อเยื่อเป็นสำคัญ การใช้นํ้ายาปฏิชีวนะเจือจางล้าง (irrigation) นั้น น่าจะได้ประโยชน์เพียงการชะล้างเอาความสกปรกและเชื้อในบริเวณนั้นออกไปเสีย ทำให้เกิดความสบายใจขึ้นเท่านั้น
ที่มา:ธีระ ลิ่มศิลา